皆さんこんにちは、更紗(さらさ)です。
臨床医の皆さんは、永遠に押し寄せる患者の波に疲弊したことはありませんか?
私は臨床医時代、次のような悩みを持っていました。
「私が毎日、外来に溢れる患者を必死にさばいても、明日にはまた患者で溢れている。入院患者をやっと退院させても、またすぐ新しい患者が入院してくる。この仕事は永遠に終わらない」
「既に病気になってしまった人を治療することはもちろん大事だが、治らない人も多い。そもそも病気にならないようにするにはどうすればいいのだろう…」
そんな時に知ったのが、タイトルにもある「上流理論」です。
私の悩みをピッタリと表していて、それを知った時に衝撃が走ったのを覚えています。
私と同じような考えで日々の業務にやり甲斐を見出せなくなっている人は、この理論を知ることで救いを感じられるかもしれません。
是非ご一読ください。
皆さんこんにちは、更紗(さらさ)です。今回は、私が専属産業医に転職するまでの体験談です。これまでも過去記事で臨床医時代の過酷な労働環境、大学院生時代のバイト経験などチラホラ書いていましたが、[…]
【上流理論】概要
ふと、流れの速い川の岸に立っていると、溺れている人の叫び声が聞こえてきました。そこで、私は川に飛び込み、彼に手を差し伸べ、岸まであげて、人工呼吸を施しました。溺れた人が息を吹き返すと、また助けを求める叫び声が聞こえてきました。再び、私は川に飛び込み、彼に手を差し伸べ、岸まであげて、人工呼吸を施しました。溺れた人が息を吹き返すと、また助けを求める叫び声が聞こえてきました。もちろん選択肢はありません。私は川に飛び込み、この繰り返しは果てしなく続きました。私は、川に飛び込み、彼らを岸にあげて、人工呼吸を施すだけで、精一杯でした。分かってください。 私には、上流に分け入って、どんな地獄が彼らを川に落としているのかを確認する時間なんてなかったのです。
McKinlay J. A case for refocusing upstream: The political economy of illness. In: Jaco EG (Ed), Patients, Physicians, and Illness: A Sourcebook in Behavioral Science and Health. New York, NY: Free Press, 1979;9-25.
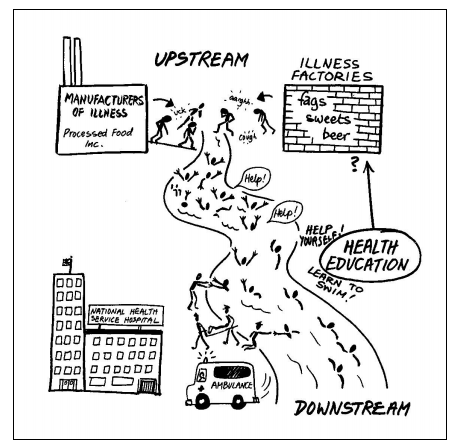
ちょっとした物語のようですが、これは医学論文からの引用です。
これ以降は『日本プライマリ・ケア連合学会の健康格差に対する見解と行動指針』を参考に、上流理論を読み解きます。
↓ 宜しければ原文もご覧ください ↓
そこでは、この理論を下記のように説明しています。
『 医療機関に日々訪れる患者を,川に流され助けを求める人になぞらえたものである.川の上流には患者を生み出す「病気の工場」がある.それはすなわち,病気を生み出す社会の構造である.溺れる人々を救い続けても,川の上流に分け入り,その工場を閉鎖しない限り患者を減らすことはできない.』
少し恐ろしいですね。私が感じていた「永遠に終わらない仕事」が現実のものだったなんて。
では、人々はなぜ川に落ちてしまうのでしょうか?
【上流理論】健康の社会的決定要因と健康格差
人々が川に落ちる要因は、健康の社会的決定要因(social determinants of health, SDH)です。
それにより健康格差(地域や社会経済状況の違いによる集団における健康状態の差)が生み出されます。
つまり、所得・学歴・仕事・居住地・性別・国籍・人種などの社会的要因によって、人々の健康関連行動(喫煙や飲食等)が決定され、健康状態に差が見られるということです。
実際、国によって平均寿命に約40年の格差が生じていたり、日本でも都道府県間で男女とも3歳弱の健康寿命の格差が生じています。
過去記事で「医師の自殺率が高い」ことについて書きましたが、これも仕事による健康格差です。
皆さんこんにちは、更紗(さらさ)です。臨床医として働く皆さんは、「医師の自殺率が高い」ことについて日々実感しているのではないでしょうか。私も臨床医時代は、「一生こんな生活が続くのか。過労死するか過労自殺す[…]
世界保健機関(world health organization, WHO)は、健康格差を「単に差があるという価値中立的なものではなく、その格差を縮小・是正するべきという価値判断を含有する」としています。
つまり、健康格差は望ましくないものなのです。
WHOはSDHへの対応として、下記の3つを推奨しています。
- 生活環境の改善
- 不公正な資源分配の是正とそのための組織連携
- 健康格差の測定とそれに対するあらゆる取り組みや政策の影響評価
これらを実行していくのが社会医学なのです。
皆さんこんにちは、更紗(さらさ)です。皆さんは、ご自身が「健康的な働き方をしている」と思いますか?一般的な臨床医は、下記のような働き方をしています。皆さんの中にも、当てはまる方がいるのではないでしょうか。慢性的な長時[…]
【上流理論】社会医学と臨床医学の位置付け
既にお分かりだと思いますが、上流理論における社会医学と臨床医学の位置付けは以下のようになります。
- 社会医学=上流の仕事(人々が川で溺れないようにする仕事)
- 臨床医学=下流の仕事(川で溺れる人々を助ける仕事)
決して仕事の優劣の話ではないので、誤解のないようにお願いします。
人々が川で溺れてしまう事態を止めるには、上流へのアプローチが重要ですが、既に健康格差のただ中にある人たちへの臨床現場の取り組みも不可欠です。
激務であるにも関わらず「永遠に終わらない仕事」を引き受けてくださる臨床医の皆さんには、頭が上がりません。
そんな皆さんの負担を軽減出来るよう、私も社会医学系分野の医師として、もっと精進していかなければならないと思っています。
上流理論は「自分が置かれた社会環境で健康が左右されてしまう」「社会環境を整備しようにも、時間がかかる」という救いの無い話に聞こえますが、
わずかでも救いになるのは、「健康教育(泳ぎ方を教える等)によって、人々は病気にならなくて済む(自力で川から這い上がる)ことが出来るかもしれない」ということです。
健康教育は、社会医学と臨床医学の区別なく、今から実践出来ることです。
川で溺れる人々を助けたい思いは一緒です。
社会医学と臨床医学、是非協力して頑張っていきましょう。
皆さんこんにちは、更紗(さらさ)です。今回は「専門医資格の選び方シリーズ」の第2回目、社会医学系専門医についてです。このブログは臨床医を対象にしていますので、社会医学系専門医についてはあまり知らないという[…]




